7月15日に横浜市立大学大学院医学研究科の谷口英樹先生をお招きして行ったサイエンティスト・トーク「iPS細胞からヒト臓器を作る」。イベント終了後に、番外編として30分の質疑応答のコーナーを設けました。前回の実施報告 (リンクは削除されました)に引き続き、参加者と谷口先生とのやりとりの記録その2をお送りいたします。

先生ご自身のご研究について(続き)
質問6. 最近、3Dプリンタで骨などを作る研究があると思いますが、軟組織である臓器の再生にも活かせるとお考えですか?
谷口先生:肝臓を作るために3Dプリンタを用いる研究は実際にあります。我々の研究に使えるかどうかは今後、検討していきます。立体的な構造を作る上では非常に有利なので積極的に考えたいです。
質問7. スライドの中で胎児の肝臓におけるDNAの発現パターンが示されていました。これを調べるために必要な胎児の肝臓はどのように用意するのですか?
谷口先生:我々が用意するのではなく、倫理委員会を通して、研究のためにサンプルとして提供されているものを入手して調べます。
質問8. 肝臓の芽を作る時に、肝細胞をiPS細胞で作りますよね。一緒に培養する間葉系細胞や内皮細胞は、本人から直接、採取するのでしょうか?それともiPS細胞から作るのでしょうか?
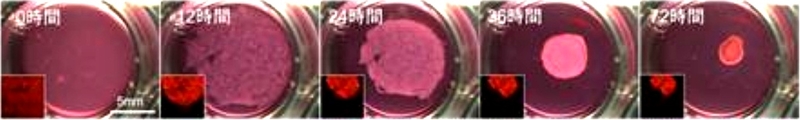
写真提供:谷口英樹先生
谷口先生:科学的には肝臓の芽を作るために必要なすべての種類の細胞をiPS細胞から作ることは可能です。我々は臨床研究に向けて、まずはお子さんの治療として、臍帯、いわゆるへその緒から細胞を採ることを想定しています。臍帯から採取すると、iPS細胞から作らなくてもご本人の間葉系細胞と血管内皮細胞を使えるので拒絶反応は起きません。出生前診断で、肝臓の疾患があることが分かれば、あらかじめ臍帯を保存し利用することが可能です。
一方で、iPS細胞から全て作るという考え方もあります。ここではリスクとコストが大事になります。リスクの面で言うとiPS細胞から作った細胞を3種類使うと、たとえば、腫瘍が生じるリスクが3倍になります。iPS細胞を作ったり保存したりするためのコストもかかります。大人の場合には臍帯が残っていない場合もあると思います。京都大学で進めているiPS細胞ストックを利用するなど、リスクとコストを総合的に考え、それをきちんと検証して最終的にどのやり方がいいかを検討する必要があります。
質問9. iPS細胞を産業的に発展させるには、一般の企業と提携して開発を進めることになると思います。その時にお医者さんがやるべきことと企業がやるべきことの境目はどこにあるのでしょうか?一般の企業による利益の追求と、技術の信頼性や法律との折り合いはどのようにすべきでしょうか?
谷口先生:それは私がどう考えるかというよりも、社会がどう考えるかという問題だと思います。例えば臓器移植の時には免疫抑制剤を使います。そのお薬は現場の外科医ではなく、企業が利潤を求めて作るわけです。利潤を上げることを目的にした行為だからダメだという考え方は間違っていて、きちんと利益を上げながら良いモノを作って多くの人を助ける、かつ利益を上げた企業がうまく活動できる状態、これが両方回っていかないといけない。
今までの薬は化学物質でしたので、経済的な利益と倫理問題のような社会的な利益のバランスをどのように取るべきかということについて、ややこしい話はあまりありませんでした。
iPS細胞のような話になると、社会的な議論が必要で、対話をしながら最終的には社会が決めていくことだろうと思います。社会では全員が100%同じ意見ということはあり得ないので、どこでどういう判断をするのか、どういうやり方がいいのか正解はない。だから情報交換をしながら前へ進むということが必要です。
医学の歴史で言うと臓器移植は再生医療に近い形で医療技術として発展してきました。約100年前、アレクシス・カレルという外科医が血管縫合法を開発して、そこから臓器移植の歴史が始まりました。彼はこの業績で1912年にノーベル医学・生理学賞をもらっています。臓器移植は100年の間に、さまざまな社会的問題を含みながら発展してきました。再生医療においても医療現場で実用化されるプロセスで、いろいろな倫理的な課題が出てくると思います。その時に大切なことは、対話や情報共有をしながらみんなで考えることです。コミュニケーションを取りながら社会全体としてどの辺りが均衡点なのかを常に計りながら進歩させていく必要があると思います。
質問10. 培養してできた細胞の塊と、成人の肝臓の遺伝子の発現パターンを比べるマイクロアレイの図がありました。2つの遺伝子の発現パターンが100%一致しないのはなぜなのか、解明されているのでしょうか?それが分かれば、従来の方法として臓器の芽を作るために行われてきた、iPS細胞に必要なタンパク質を順次加えていき、目的の細胞に分化させるという技術の進歩につながるのでしょうか?
谷口先生:足りない部分がどの遺伝子かは分かっています。ただそれをシステマティックに理解することは現段階では非常に難しいです。大人の肝臓になるには20年くらい、胎児の発生でも210日かかりますが、我々の研究でやるのは数十日、長くても数ヶ月なので時間の軸が全然違います。細胞分化の中で10年経たないと発現しない遺伝子が欠けている可能性はあります。マウスの発生に比べるとヒトの発生はまだ十分には調べられていません。細胞の分化と時間の関係がすべて明らかになっていないので、なぜ100%一致しないのかについては十分な理解をできないところがあります。今の時点では細胞の分化度が足りず、部分的に欠けている部分があるのは、時間的な経過の観察が足りないからだという理解をしています。それにタンパク質を加えることでうまく補うことができるかは、研究の対象になりえます。
人間が受精卵から大人になるまでの情報があまりにも足りないのが現状です。マウスでも十分ではないです。発生生物学研究は、研究をやりやすい初期発生に集中しています。臓器ができる仕組みはマウスですら十分に解明されていないのに、医療ではヒトの臓器を作らなければならない。足りない情報を埋める努力をするためには社会的なインフラが必要です。
iPS細胞や再生医療について
質問1. 人の臓器の芽を工場で大量培養したらコストダウンできるという指摘がありました。私が考えていたのは、すべての患者さんの細胞をもらってきて、大量培養化するシステムを統一化してコストダウンすることでした。そうではなく、拒絶反応をおこしにくいiPS細胞を大量培養しておいて、治療に使うという意味でのコストダウンだったのでしょうか。
谷口先生:それは再生医療がスタートした時からずっと議論の対象になってきた重要な論点の一つです。医療を歴史的に見ると、頭の中で考えた論理とリアルワールドで起こっていることの両方の流れがあります。今日の講演のイントロダクションで皮膚が再生医療の中では先行して進んだというお話しをしました。皮膚のシートを作るということは技術的には非常に上手にできます。かつて、皮膚の再生医療のための企業がベンチャーという形で米国を中心にできて、治療成績もよく、患者さんを助けることには成功していました。しかしそのベンチャーは相次いで倒産していったんです。なぜかというとコストが見合わないから。患者さんのご自身の細胞をまず採取して、それを培養して皮膚シートにして患者さんに戻す。これは医療技術としては非常にうまくいきます。ただコストがべらぼうに高くなり、支払える患者さんがほとんどいない。これは現実に起こったことです。医療は研究ではない。リアルワールドでの行為です。そうすると論理的に良いはずだ、こうであるべきだということが必ずしもうまくいくわけではない。
移植外科に関して言うと、免疫抑制剤というのは免疫力を落とし、感染症や発がんのリスクを高くしてしまう、いわば毒なんです。でもそれを用いて臓器を定着させないと助からない。このように医療の世界では100%良いこと、100%悪いことということはありえません。リスクとベネフィットのバランスで、どこに許容ラインを引くかという議論が必要です。
医療行為としてベストなのは、患者さんご自身の細胞をいただいて、ご自身のために調整をしてご自身におもどしをすることです。それは免疫抑制剤を必要としない、理論的には一番良い治療法になります。美しく治療できると思います。でもその方法で肝臓を作るためにかかる金額を試算すると言うとびっくりするようなものすごい数字が出てきます。皮膚ですらリアルワールドの行為としては成立しなかったわけです。だから今考えられるのは、複数のiPS細胞の株を用意しておいて、もっともHLAのマッチ度が高いものを使うことです。ただそれは自分のものではないので少し免疫抑制剤を使うというリスクが残ります。今は、その時に許容できる疾患とのバランスは何か、という議論の方向になっています。
先生ご自身について
質問1. 自分は大学生です。会場には、これから研究者を目指すとか、先生の話を聞いて研究したいと思う小中高生がいると思います。自分も2年生、3年生になったら研究室に入ります。研究者として、Natureなどに載るようなすばらしい研究をしていくためには何が必要でしょうか。それに向けて個人がどういうことやっていくべきかを教えて下さい。
谷口先生:一番大事なこと、これは人によって違うかもしれませんが、私が思っていることは「持続する意志」です。そんなに簡単に運良く良い成果を上げることはできないです。私は臓器移植に携わる医師になって、臓器が足りなくて、目の前でたくさんの患者さんが亡くなっていくところからスタートしました。そして20年近く同じことを目標に研究をしています。10年前に、再生医学という研究室を臓器再生医学という名前にしました。それからずっと臓器を作るための努力をしてきました。やはり持続する意志が一番大事だと思います。目標がぶれないということですね。人間が一生の間にできることは、あれもこれもはないと思います。私は、20代の頃、尊敬している恩師に同じようなことを相談したことがあります。その時に2つの目標を人生に挙げたんです。そしたら「谷口さん、それはないよ。1つにしなさい」と言われました。一生でできることは1つしかない。1つの目標に対して持続する意志を持って、それに向けて繰り返しチャレンジしていくことが大事だと思います。
イベントを終えて
サイエンティスト・トークは、生の研究者の声をきける貴重な機会です。最後の質問では研究という人生を歩む谷口先生から、一人の人間としていかに生きるかというメッセージをいただくことができました。一つのことを持続してやる意志が大事、というのは研究だけではなく、いろいろなことに共通するヒントだと思います。
会場からも様々なご質問やご意見をいただき、谷口先生を囲んで活発なやりとりができたことをとてもうれしく思います。前座のミニトークや質疑応答編を含めて二時間近いイベントとなりましたが、ほとんどの参加者が途中で退席する ことなく、最後まで熱心に耳を傾けていました。研究者はコスト、安全性などさまざまな課題がある中で道を切り開こうと奮闘しています。そして私たちはどんな医療を選んでいくのかを一人一人がそれぞれの価値観に基づいて話し合いながら、考え続けていくことが大事だと思いました。
※このトークイベント「iPS細胞から人臓器を作る」はMiraikanChanelで公開しています。ぜひどうぞ。







