皆さんこんにちは!科学コミュニケーターの鎌田です。
3月8日(日)にニコニコ生放送で「どう変わる!?がんとの向き合い方――人とAIでひらく新たな医療」のイベントを実施しました。
今回はこのイベントについて、3本のブログでご紹介したいと思います。

なお、本イベントはニコニコ生放送でタイムシフト視聴が可能です。コメントの入力はできませんが、どなたでも無料でご覧いただけます。
https://live2.nicovideo.jp/watch/lv324605284
※本イベントはがん医療をテーマにした2回シリーズの2回目になります。1回目のイベントではゲノム情報を利用したがん研究について扱っており、その様子はブログでも一部公開しているほか、YouTubeでの公開や電子書籍化も予定しています。興味ある方はこちらのブログからどうぞ!
https://blog.miraikan.jst.go.jp/event/20200306post-899.html
さて、シリーズの2回目に当たる今回のイベントでは、新型コロナウイルス感染予防のためニコニコ生放送にて実施しました。当日は7400人の視聴者にご覧いただき、2000件を超えるコメントをいただきました。想定をはるかに超えた視聴者の皆さまにご参加いただきましたこと、本当に本当に嬉しく思います。ありがとうございます!!
当日は、共催の文部科学省新学術領域研究「システム癌新次元」より3名の登壇者をお迎えしました。

宮野 悟氏(東京大学医科学研究所ヒトゲノム解析センター センター長)
山口類氏(愛知県がんセンター研究所 システム解析学分野 分野長)
中田はる佳氏(国立がん研究センター 社会と健康研究センター 生命倫理・医事法研究部 研究員)
今回のイベントは、下のような流れで進めていきました。
①イントロダクション:研究プロジェクト「システム癌新次元」について(宮野氏)
②情報提供:人とAIが協調する新たながんゲノム医療に向けて(山口氏)
③情報提供:日本で未承認薬を使う制度とその課題(中田氏)
④アンケートとディスカッション
医学や生物学にとどまらない、がん研究プロジェクト「システム癌新次元」
まずは宮野先生より、研究プロジェクト「システム癌新次元」について、お話をいただきました。宮野先生は、「システム癌新次元」の代表でいらっしゃいます。
がんは、DNAからなる遺伝情報である「ゲノム」が何らかの影響により変異することで引き起こされる疾患であり、がんで起こっているゲノムの変異はたくさん見つかっています。しかし、ゲノムの変異が見つかっても、その変異ががんを引き起こしているのかどうかという「解釈」や、変異に対してどのような治療が可能なのかという「医療翻訳」はまだまだ十分とはいえません。これがボトルネックとなって、実際の治療が追い付かないという現状があります。
例えば、イギリスのデータベースには約3000万のがんの変異と約26000の論文が人の手で紐づけられており、医療現場ではこれらのデータからいちいち検索しているのです。現場からは「拷問だぁ~」という声も…!
そして、当初はがんの原因ではないと思われていた変異も、研究が進むことである種のがんでは原因であったことが分かってくるなど、新しい情報が加わることでこれらのデータの解釈が正しくなくなることもあります。これらの膨大なデータを扱うには、もはやとても人間の手に負える量ではなくなってきているのです。
この現状に立ち向かうべく、AIやスパコンといった情報学の研究と、ELSI(倫理的・法的・社会的問題)の研究を融合したがん研究プロジェクト「システム癌新次元」を立ち上げ、研究を進めているのだというお話でした。
大量のゲノムのデータ、どうやって処理する?
続いて、山口先生、中田先生より情報提供のお話をしていただきました。
まずは、山口先生より「人とAIが協調する新たながんゲノム医療へ向けて」というテーマです。
なんと山口先生、もともとは地球物理学がご専門!宮野先生からの1時間の熱烈な説得を受け、マクロな世界からはかなりスケールの違う、このミクロな世界の研究をすることに決めてしまったとか。現在は、バイオインフォマティクスと呼ばれる、統計モデルなどを使った生命現象データからの情報抽出の研究をされています。
今回、山口先生からご紹介いただくのは、ゲノムのデータを使って有用な情報を抽出するAIのお話です。この研究の背景には、一人ひとりのゲノムの配列を読む技術(シークエンス解析)の進歩があります。
シークエンス解析を担うシークエンサーという機械の性能が良くなったことで、大量のゲノムのデータを安価に得られるようになりました。しかし、問題は、そこから得られたあまりにも膨大なデータから変異を探し出すという作業。これは例えるならば大量に積み上げられた本の束をシュレッダーにかけて、出てきた断片から間違いを探していくくらいの出来事なのだとか…!とても人間の手には負えそうにありません。

ここで登場するのが、スーパーコンピューター!
東京大学医科学研究所にある、ゲノム解析に特化したスパコンである「SHIROKANE」を使うことで、短時間で大量のデータの解析が可能になるのです。
次の図はスパコンでの変異の検出例です。シークエンス解析で得られた灰色の断片のようなゲノム情報が、ヒトゲノムのどこに当てはまるのかを探し出し、同じような場所での変異が多数見られる場所を検出しています。
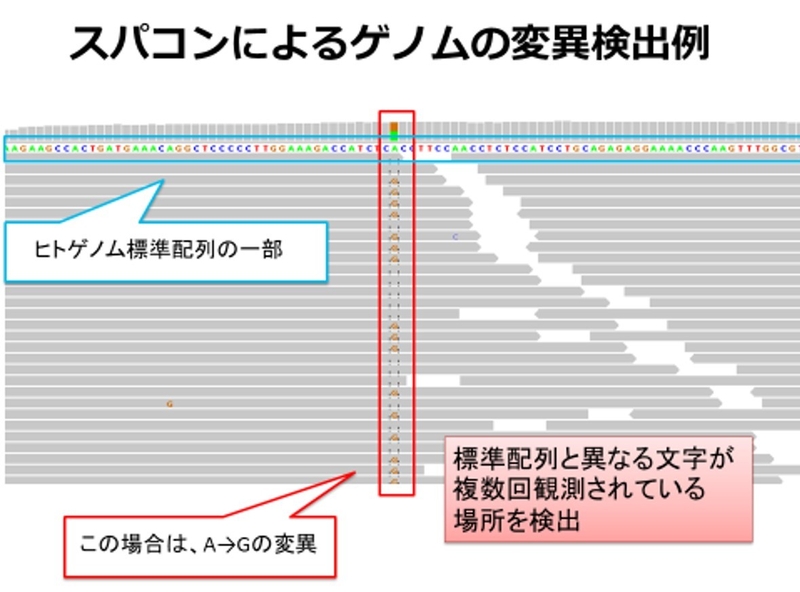
こうして、ゲノムのデータがたくさん得られるようになり、基礎研究が進んでくると、次はゲノムのデータを使って患者さんの治療に役立てるということが重要になります。患者さんのゲノムのデータから変異を探し出し、変異の情報からどのような治療法が有効であるかを提案し、実際の医療現場へ戻すという「臨床シークエンス」が実現しつつあるのです。
その一例として16124個のゲノムの変異から原因遺伝子を発見、治療へ結びつけられたという事例もありました。
ゲノムのデータの「解釈」と「翻訳」がボトルネックに
しかし、臨床シークエンスを行ううえで、変異がどのような意味を持ち、どう治療へ役立てられるのかという、シークエンスデータの「解釈」と「翻訳」がボトルネックになっています。
そこで登場するのがAIなのです。
「Watson for Genomics」というがんに特化したAIでは、得られたゲノムの変異に対して、その変異がどのような意味を持つのか、データベースや論文で調べる作業をAIが代わって実施をします。この作業を人の手で行うと2週間かかる作業が、AIを使って行うとなんとたったの2分!
そしてAIの提案でがんを克服した事例もありました。急性白血病の治療を行っていたのですがなかなか改善しなかった患者さんについて、AIで治療薬を検索した結果、違う種類の白血病であったことが判明!AIの提案に則った治療を行った結果、白血病を克服することができました。
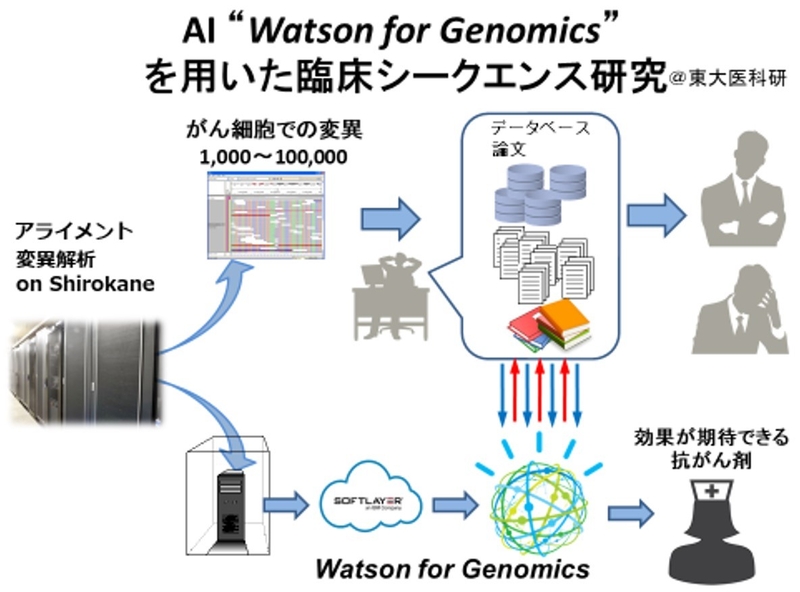
AIで提案された治療法は保険適用されているものばかりではなく、時には治験中の薬剤なども提案されることがあります。
例えば、すでにゲノムのどこに変異があるかわかっている、大腸がんの細胞株を使ってAIによる治療法の探索を行ってみると、4237個あるゲノムの変異の中からがんに関わると考えられる12個の変異を見つけ出しました。そしてこれらに合う治療法として、すでにある治療法だけでなく、現在治験中の薬剤、さらには大腸がんでは承認されていないものの他のがんでは承認されている薬剤の治療法も提案されたのです。
AIが医師と協調することでより良い医療へ
AIが医療の場に入ってくると、人間の医師はいなくなってしまうのでしょうか?こんな声をたまに耳にします。ですが、AIは医師にとって代わるものではなく、医師と協調することでより良い医療につながっていくのだと山口先生は仰います。例えば、転移性乳がんの画像診断において、病理医の誤診率が3.5%、AIの誤診率は7.5%ありました。しかしAIが診断したものを病理医が確認することで、誤診率は0.5%まで下がったのです!AIと医師とが協調して医療を行っていく、そんな希望にあふれた未来がありそうです。
そしてAIが使われることで医師の負担が少なくなる分、医師は患者さんとのコミュニケーションに時間を取ることが可能になります。山口先生は臨床医ではありませんが、一緒に研究を進める上で近くで見てきたところ、医療従事者が本当に忙しいということを強く感じていらっしゃるそうです。しかし、患者さんも「ただ治してもらえればそれでいい」ということはないはずです。治療方針や治療に関する悩みなど、今まで以上に丁寧にコミュニケーションを取りながら一緒に考えることができるようになるかもしれません。
しかし、この技術もまだまだ開発途上の段階です。全ゲノム遺伝情報のうち、遺伝子と呼ばれる部分は約2%に過ぎません。この部分は身体のなかでさまざまな働きをするタンパク質という分子をつくる部分です。この遺伝子に変異があればできあがってくるタンパク質にも変異が生じることがあるので、がんとの関連も比較的研究が進んでいます。ですがゲノムの残りの約98%の領域については、ある程度分かってきているものの、まだまだ分からないことだらけです。こうした領域が治療に対して重要な役割を持つかどうかもまだわかりません。そしてこれを調べるためには、まだまだデータが足りません。患者さんのデータのみならず、健康な人のデータもまだまだ足りない状況なのです。これらのデータをどのように集めて、また得られた結果をどのように還元していくかがこれからの課題なのだということをお話していただきました。
日本で未承認薬を使うには?
そして、お話は最後の話者、中田先生に移ります。
山口先生のお話の中で、承認されていない薬剤についてもAIで提案されたという事例がありました。では、実際の医療現場では承認されていない「未承認薬」を使う制度はあるのでしょうか?中田先生からお話をしていただきました。
病院で使われている薬のほとんどは、①安全性や有効性が確認されていて、薬が国に認められていること(承認)、②国民のお金で薬代が安くなること(保険適用)の2つの条件を満たしています。
通常、医師が患者さんに処方するのはこうした薬ですが、開発段階の薬を使いたいと思ったとき、使うことはできるのでしょうか?

開発段階の薬を使うには、大きく下記の3つの方法があります。
①治験
②拡大治験
③患者申出療養制度
①治験
新薬候補が薬として認められ、たくさんの人に使ってもらうには、国に安全性や有効性を示すデータを提出する必要があります。治験は、そのデータを集めるために行われます。
例えば、参加者には新薬候補と既存薬のいずれかを使ってもらい、その効果や副作用を比べることでデータを集めていきます。
ただし治験の参加には条件があり、体の状態や決められた人数、決められた病院などでしか実施ができません。希望しても治験に参加できないことがあります。
②拡大治験
試してみたい新薬候補の治験はあっても、患者さんが治験の条件にあわなかった場合にこの制度を使うことができます。
医師から製薬会社に治験の参加枠を広げてもらえるよう依頼し、製薬会社が了承した場合に制度を利用できます。
③患者申出療養制度
試してみたい新薬候補について、日本で治験をやっていなかった場合にこの制度を使うことができます。
患者が新薬候補を試したい希望を医師に申し出、医師は製薬企業と相談して研究計画を作成し、製薬会社が了承した場合に制度を利用できます。
この3つの制度は、「現在治験を実施しているか」「治験の条件に当てはまるか」によって、下記のように使い分けられることになります。
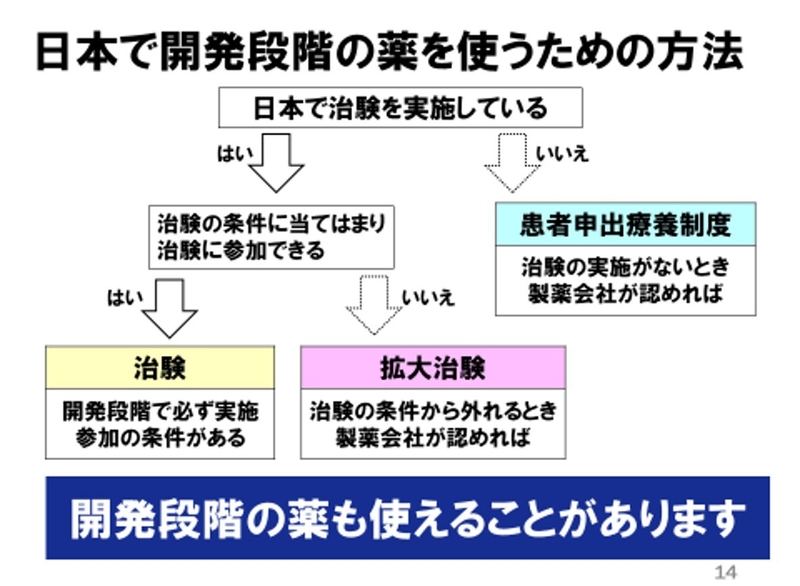
このように、治療の選択肢として未承認薬も入ってくることになるのです。
選択肢が広がることは一見良いことに思えるのですが、果たしてそればかりなのでしょうか?
例外制度で未承認薬を使えることは、良いことばかりとは限らない
例外制度で未承認薬を使うことについて、下のような課題が挙げられます。
①新薬候補を使えるかどうかは製薬企業次第
製薬企業側には例外制度で未承認薬を提供する法律上の義務はありません。
未承認薬を提供したい気持ちはあっても、ビジネスとして成り立たせるためには必要以上の未承認薬を製造する余裕がない可能性もあります。また、使用人数が増えたり、条件の異なる人が加わることで新たな副作用がわかってしまうと承認へ結びつけることが難しくなることもあるのです。
②本当に自分に効果があるのだろうか?
効果が全く期待できないものは、例外制度があっても試すことはできません。また、ヒトでの実績がなく、動物で試したデータしかない場合もあります。
そして、効果が期待できる一方で、副作用が起こることもあるかもしれません。
実際にあった例として、アルツハイマー型認知症の開発段階の治療法として、ぜんそく用の薬(イソプロテレノール)を使うことが検討されたことがあります。薬自体はぜんそく治療薬としての承認はあるものの、アルツハイマー型認知症への効果はヒトで確認されていませんでした。この例では、例外制度の利用が認められずに終わりました。
③費用はだれが負担する?
開発段階の薬の費用については、例外制度では患者へ全額請求することができます。これらの薬はもちろん保険適用外です。
例えば、開発段階の治療法として、腹膜播種や進行性胃がんに対する抗がん剤の使用に約29万円かかります。重症心不全で開発中の人工心臓を使用する例では1600万円もかかることもあるといいます。
④みんなが平等に使える?
例外制度の利用に関する課題はまだあります。特定の病院でしか行えない、そもそも情報を得るのが難しいなどがあります。
平等に使えるかどうかについて、皆さんはどのようにお考えになりますか?
中田先生は「?」としました。
視聴者の皆さまは、悩みながらも、「医師が拒めば利用できない」「レアケース」「経過が長かったり、(患者の年齢が)若かったりもあり」「製薬会社がデータ取得のために絞るんだから平等は無理では?」などと様々に意見を出してくれました。

また、もし患者さんの多くが例外制度を使うようになり、逆に治験に参加する患者さんが少なくなると、新薬候補の承認が遅れ、多くの人が保険が適用される新薬として使えるようになるまでにさらに時間がかかることもあるかもしれません。
治療の可能性があるなら、一刻も早く例外制度で未承認薬を使いたい。でも例外制度を使うことで治験の実施に影響が出て、みんなが使えるようになるまでに時間がかかることになるかもしれない…。
個人の希望と集団の利益とのバランスを、あなたならどのように考えるでしょうか。
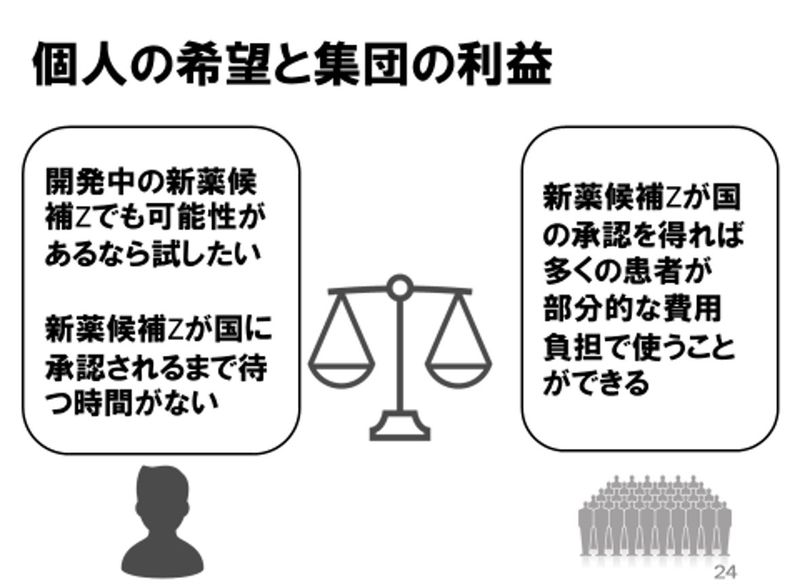
次の記事からは視聴者の皆さまと一緒に考えたアンケート・ディスカッションについてお伝えしたいと思います。視聴者の皆さまがどのように考えたのか、ぜひ次回のブログでご覧ください。
また次回のブログもお楽しみに!






